2020年度診療報酬改定によるリハビリの影響とは?確認しておきたい改定のポイントまとめ
2020年度診療報酬改定によるリハビリの影響と、確認しておきたい改定のポイントについてご紹介しています。診療報酬の基本情報について知りたい方もチェックしてみてください。
更新日:2023年04月06日
公開日:2020年09月25日

2年に一度見直される診療報酬ですが、2020年度診療報酬改定では急性期や入院医療など、さまざまな面において見直しが行われました。
これにより、病院やクリニック側にとってメリットとなる加点や変更点もあれば、デメリットになるような減点も増え、医療機関はより国が定める医療の在り方について考慮する必要がでてきました。
改定によって数多く見直しが行われたなかでも、リハビリに関する見直しではどのような要件が追加されたり変更されたりしたのでしょうか。
当コラムでは、診療報酬の基本情報と確認しておきたい2020年度改定におけるポイントについてご紹介しています。
診療報酬について詳しく知りたい方は、ぜひ参考にしてみてくださいね。
目次
診療報酬とは
医療従事者なら知っておきたい「診療報酬制度」ですが、実際に詳しく説明しようとなるとなかなかうまく説明できない方もいるかもしれません。まずは、診療報酬の基本的な仕組みについて確認していきましょう。
「診療報酬」とは、病院などで患者が保険証を提示して受ける医療行為に対して、保険制度から支払われる料金のことをいい、これらの価格を国が決める制度のことを「診療報酬制度」といいます。
診療報酬は全額を患者が支払うのではなく、患者が3割(※1)、保険が7割(※2)の割合で負担されており、この診療報酬によって病院などの運営が行われています。
ここで注意しておきたいのが、「診療報酬=医師の収入」ではないということです。
よく間違って捉えられがちですが、診療報酬は医師や看護師など医療スタッフの人件費をはじめ、医薬品や医療材料の購入費に充てられたり、病院やクリニックなどの施設の維持や管理費に充てられたりしています。
このように、病院の運営に関する費用はほぼこの診療報酬の中から賄われているため、診療報酬改定によりこれまで加点となっていたことが減点となることで、病院経営などに大きく影響するといわれています。
(※1)小学生未満・70~75歳は負担2割、75歳以上(一般的な所得者)は1割負担。
(※2) 保険者が負担する医療費の一部は公費(税金)から支出。
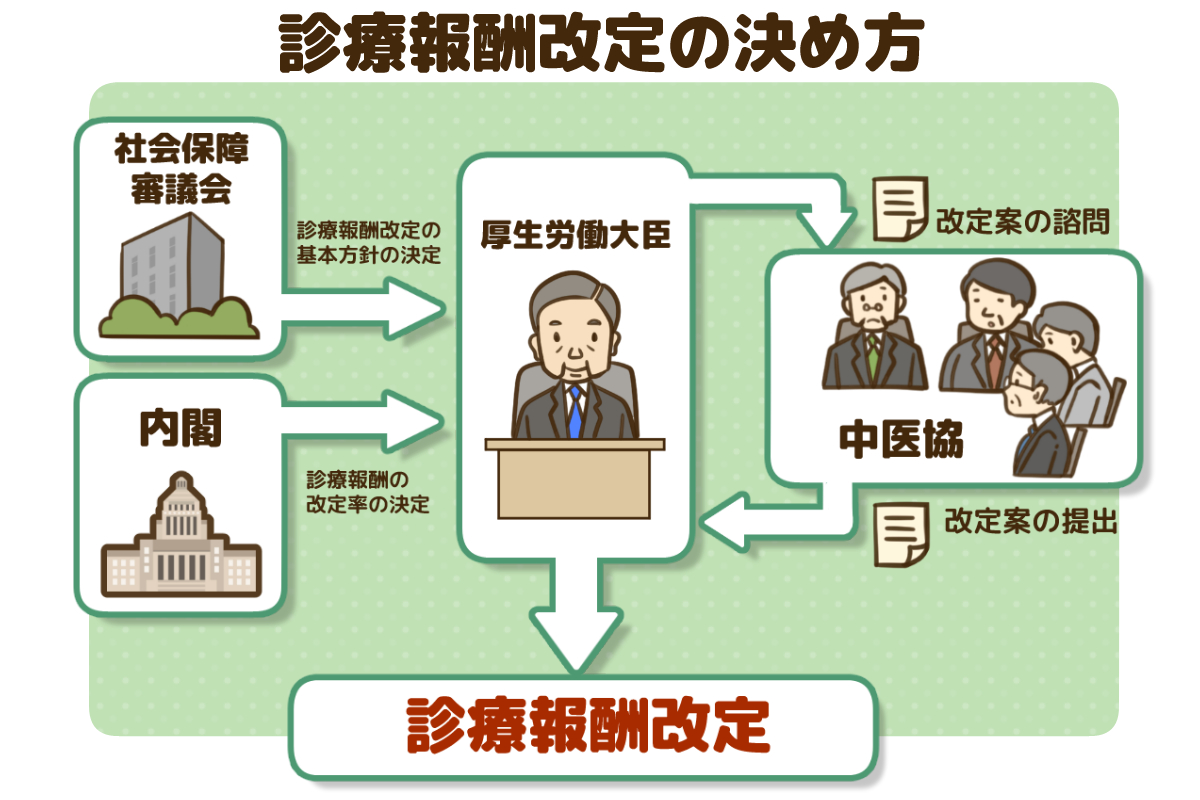
診療報酬の決め方は?
医療行為をする側にとっても受ける側にとっても関わりの深い診療報酬ですが、どのような流れで決定されているかご存知ですか?診療報酬は通常2年に1回、改定(見直し)が行われます。
これは、時代によって変動する経済状況や医療の進歩に応じるためで、社会全体の流れから改定のテーマが決められます。
そして、次に誰がどのように決定しているのかということですが、診療報酬は国(厳密には厚生労働大臣)によって決められています。
しかし、決して国の独断で進められているわけではありません。
診療報酬は、社保審(社会保障審議会)が算定する基本方針をもとに、厚生労働大臣と厚生労働大臣の諮問機関である中医協(中央社会保険医療協議会)の審議によって決められています。
具体的には、内閣から出された診療報酬の改定率と基本方針を受けて中医協(中央社会保険医療協議会)が審議を行い、その結果に基づき厚生労働大臣が公の価格を決定するという流れになっています。
ちなみに、中医協は「公益委員」「診療側委員」「支払い側委員」という3つの立場から構成されており、それぞれの観点から意見を出し合います。
診療側と支払い側の政策提言を出し合うことで、現在の医療に対する課題点の改善へとつながっているのです。
令和2年/2020年度の診療報酬改定の内容
診療報酬のおおまかな仕組みについて理解できたところで、本題の2020年度診療報酬改定の内容について詳しくみていきましょう。改定率について
今回の改定に伴う診療報酬の改定率は本体が+0.55%(国費600億)です。このうち、+0.08%(公費126億円、国費95.3億円)が「救急病院の働き方改革」に位置づけられ、これを除く本体の改定率は+0.47%(内訳:医科が+0.53%、歯科が+0.59%、調剤が+0.16%)となっています。
2018年度改定から2年後となる今回の改定では、財政が厳しい状況のなか医療機関の経営状況や賃金・物価の動向をふまえ、2018年度改定と同じ0.55%に調整される結果となりました。
改定における基本方針
2020年度診療報酬改定における基本的視点と具体的方向性は、以下の4つとなっています。【1】医療従事者の負担軽減、医師等の働き方改革の推進
【2】患者・国民にとって身近であって、安心・安全で質の高い医療の実現
【3】医療機能の分化・強化、連携と地域包括ケアシステムの推進
【4】効率化・適正化を通じた制度の安定性・持続可能性の向上
ひとつひとつ詳しくみていきましょう。
まず【1】についてですが、これは昨今社会に大きな変化をもたらしている働き方改革が大きく影響しており、4つの基本方針のなかでも特に重点課題とされています。
今回の改定では、医師等の働き方改革の推進がテーマともいえる内容になっており、これまで課題であった医師等の過剰な長時間勤務を筆頭とする救急病院等の労働環境の改善に向けた取り組みが加えられました。
次に、【2】では患者や国民に対し身近であり質の高い医療提供に対する取り組みが評価内容として盛り込まれました。
具体的には、かかりつけ機能の評価や、患者にとって必要な情報提供や相談支援をはじめ、重症化予防の取組みや治療と仕事の両立に資する取組み等の推進などが挙げられます。
そして、【3】では地域の高齢者支援として推進されている地域包括ケアシステムに焦点を当て、医療機能の分化や強化に向けて注力する内容となっています。
具体的には、400床以上の病院は新設の届け出が不可となることで機能分化を推進、質の高い在宅医療・訪問看護の確保いったことなどが挙げられます。
最後に、【4】では効率化・適正化を通じた制度の安定性・持続可能性の向上として、後発医薬品やバイオ後続品の使用促進や・市場実勢価格を踏まえた適正な評価等といった具体的方向性が盛り込まれました。
(※)出典:令和2年度診療報酬改定の基本方針(厚生労働省)
リハビリテーション分野での変更点
2020年診療報酬改定の内容は膨大で、薬や検査、入院や治療などにかかる価格の変更は多岐にわたりますが、ここからご紹介していくのはリハビリテーション分野における変更点です。日々リハビリ業務に従事する理学療法士、作業療法士、言語聴覚士が注目しておくべき診療報酬改定の内容はどのようになっているのでしょうか。
回復期リハビリテーション病棟入院料の見直し
回復期リハビリテーション病棟入院料の見直しが行われた項目は以下の4つです。【1】実績要件の見直し
【2】施設基準の見直し
【3】日常生活動作の評価に関する取り扱いの見直し
【4】入院患者に係る要件の見直し
それでは、ひとつひとつ確認していきましょう。
まず【1】の実績要件の見直しについてですが、これは効果的なリハビリテーションの提供の推進として入院料1と入院料3の実績指標の水準の見直しとなっています。
具体的な変更点は、
■入院料1では、リハビリテーション実績指数37以上(現行)→40以上(改定後)へ
■入院料3では、リハビリテーション実績指数30以上(現行)→35以上(改定後)へ
となっています。
それぞれ現行の実績指数から増えたことで、回復期におけるリハビリの必要性は高まることが予想されます。
次に【2】の施設基準の見直しですが、これは適切な栄養管理の推進に伴い入院料1について常勤の専任管理栄養士の配置必須、入院料2~6においても配置がのぞましいとされました。
そして【3】の日常生活動作の評価に関する取り扱いの見直しでは、入退院時における適切なADLの評価と説明を行うこととして、「入院時のFIM(※注)及び目標とするFIMについてリハビリテーション実施計画書を用いて説明する」などが加えられました。
最後に【4】の入院患者に係る見直しでは、「入院患者に係る要件から発症からの期間に係る事項を削除すること」に変更されています。
(※注)FIM=「Functional Independence Measure(機能的自立度評価法)」の略称
疾患別リハビリテーション料の見直し
疾患別リハビリテーション料の見直しでは、急性期から回復期、維持期から生活期にかけて一貫したリハビリテーションの提供の推進と疾患別リハビリテーションにおける事務的作業の簡素化として、入院からリハビリ依頼までに生じていたタイムラグの見直しが行われました。具体的には、
■リハビリテーション実施計画書の位置づけを明確化
・疾患別リハビリテーションを実施する際はリハビリテーション実施計画書を作成する
・リハビリテーション実施計画書の作成時にはADL項目としてBI又はFIMのいずれかを用いる
■リハビリテーション実施計画書の作成は、疾患別リハビリテーション開始後原則として7日以内、遅くとも14日以内に行う
■リハビリテーション実施計画書作成前に実施する疾患別リハビリテーションは、医師の指示のもとで行われる場合に限り、疾患別リハビリテーション料の算定が可
という内容になっています。
見直しの内容から、今まで以上に疾患別リハビリテーションを実施する際のリハビリテーション計画書の必要性は高まり、また作成に要する時間も短縮されたことによってリハビリの開始がスムーズになっていくと予想されます。
理学療法士などの訪問看護の見直し
理学療法士や作業療法士などによる訪問看護の見直しでは、医療的ニーズの高い患者に対しより適切な訪問看護を提供できることを目的に、週4日目以降の評価が見直しとなりました。具体的な変更点と追加点は以下となります。
■週3日目までの訪問看護基本療養費(1)が「保健師、助産師、看護師、理学療法士、作業療法士又は言語聴覚士による場合」(現行)→「保健師、助産師又は看護師による場合」へ(改定後)
■訪問看護基本療養費(1)に新たな項目として「理学療法士、作業療法士又は言語聴覚士による場合5,550円」を追加
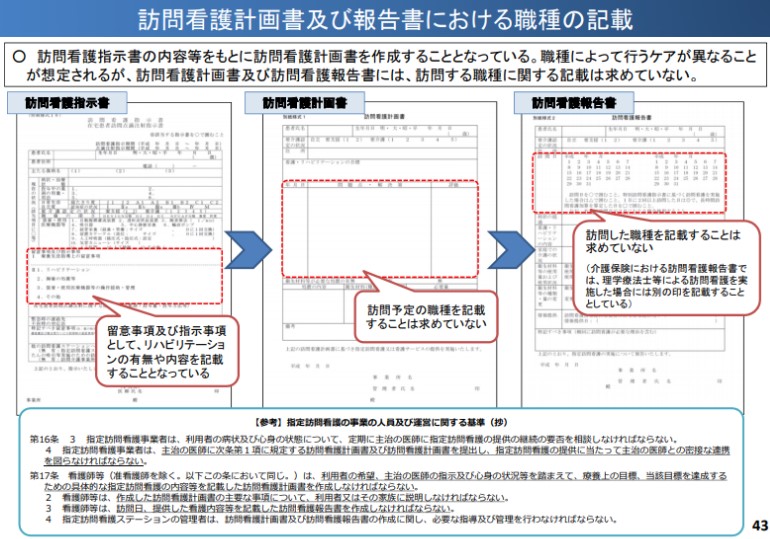
また、これに伴い計画書・報告書への記載事項も見直しが行われました。
訪問看護計画書及び訪問看護報告書については、「訪問する職種または訪問した職種の記載」を要件とし、「理学療法士などが訪問看護を提供する場合は、提供内容も一体的に含むものとして看護職員とともに連携して作成する」こととなっています。
(※)出典:中央社会保険医療協議会 総会(第434回)在宅医療(その2)について/厚生労働省
現在、訪問看護ステーションの従事者数のうち理学療法士などが占める割合は高くなっており、過去数年と比べても従事者数の推移は上昇傾向にあります。
とはいえ、週4日目以降の理学療法士などによる訪問看護の割合は約8%であり、かつ利用者は末期の悪性腫瘍や医療的処置を必要としない患者の割合が高いことから、訪問看護の適正化が進められる結果となりました。
リハビリテーションに係る施設基準の見直し
リハビリテーションに係る施設基準の見直しでは、呼吸器リハビリテーション料及び難病患者リハビリテーション料の見直しと、脳血管疾患等リハビリテーション料の見直しが行われました。それぞれの項目における具体的な変更点は以下となっています。
■呼吸器リハビリテーション料の実施者に言語聴覚士を追加
■難病患者リハビリテーション料の施設基準に言語聴覚士を追加
■脳血管疾患等リハビリテーション料(2)の施設基準に、言語聴覚療法のみを実施する場合の規定を設ける
まず、呼吸器リハビリテーション料の見直しについてですが、これまでは医師の指導監督のもとで行われるものであり、理学療法士または作業療法士、そして専任の医師の訓練が実施した場合に算定可となっていました。
しかし、今回の改定では新たに言語聴覚士が訓練を行った場合でも算定できるようになっています。
そして同じく、難病患者リハビリテーション料の施設基準についても言語聴覚士の追加が今回の改定による大きな変更点となっています。
改定前の施設基準は、「専従する2名以上の従事者(理学療法士又は作業療法士が1名以上であり、かつ、看護師が1名以上)が勤務していること」となっていましたが、改定後は従事者の項目に言語聴覚士が追加されています。
さらに、脳血管疾患等リハビリテーション料(2)の施設基準についても、言語聴覚療法のみを実施する場合の規定を設けるとして、専任の常勤医師が1名以上勤務などのほか、「専従の常勤言語聴覚士が2名以上勤務していること」という基準が新たに追加されました。
これらを総合的にみると、いずれも共通して「言語聴覚士」の役割を重視した変更がなされています。
なかでも、今回の見直しによってリハビリ職に影響が特に大きい点は、言語聴覚士が呼吸器疾患に入ることができるということでしょう。
内部障害で働く方をはじめ、言語聴覚士として活躍している方にとっては、今回の見直しは大きな進歩であり今後のさらなる活躍が期待できる内容となっています。
摂食嚥下リハビリテーションの評価の見直し
摂食嚥下障害のある患者に対し多職種チームによる効果的な介入を推進させるため、摂食嚥下リハビリテーションの評価も見直しが行われています。診療報酬改定によって見直された要件及び評価は以下となります。
■経口摂取回復促進加算1/経口摂取回復促進加算2(現行)は摂食嚥下支援加算へと変更(改定後 200点 ※週1回に限り摂食機能療法に加算)
【算定対象】
摂食嚥下支援チームの対応によって摂食機能又は嚥下機能の回復が見込まれる患者
【算定要件】
• 摂食嚥下支援チームにより、内視鏡下嚥下機能検査又は嚥下造影の結果に基づいて摂食嚥下支援計画書を作成
• 内視鏡嚥下機能検査又は嚥下造影を実施(月1回以上)
• 検査結果を踏まえ、チームカンファレンスを実施(週1回以上)
• カンファレンスの結果に基づき摂食嚥下支援計画書の見直し、嚥下調整食の見直し等を実施 など
【施設基準】
<摂食嚥下支援チームの設置>
・専任の常勤医師又は常勤歯科医師 ★
・専任の常勤看護師(経験5年かつ研修修了)★
・専任の常勤言語聴覚士 ★・専任の常勤薬剤師★
・専任の常勤管理栄養士★・専任の歯科衛生士
・専任の理学療法士又は作業療法士
(※★印がついている職種はカンファレンスへの参加が必須)
入院時及び退院時の摂食嚥下の評価などについての報告が必要。
改定前の評価では施設基準が専任の言語聴覚士1名以上となっていましたが、今回の改定では摂食嚥下支援チームの介入が必須条件になることとなり、大幅に変更が行われました。
これにより、言語聴覚士として摂食嚥下障害のある患者に関わっている方はもちろん、理学療法士や作業療法士も今後チームの一員として介入する機会は増えていくことが予想されます。
適切に摂食機能療法の経口摂取回復を進めるうえでは、それぞれの職種が担う役割を理解しながら、新たな体制によるチームワークが要となっていくのではないでしょうか。
終わりに
2020年度診療報酬改定によるリハビリの影響と、確認しておきたい改定のポイントまとめについてご紹介してきました。今回の改定によってリハビリに大きく影響していく点をおさらいしましょう。
■回復期におけるリハビリの実績指数が増加したことで今後PTなどによるリハビリ介入はさらに増える
■疾患別リハビリでは適切なリハビリ計画書の運用によりリハビリ開始がスムーズに
■PTなどによる訪問看護は週4日目以降は看護師と比べて訪問看護基本療養費が減少となるが影響は少ない
■呼吸器リハビリテーションの実施者に言語聴覚士が追加され、STの飛躍に期待大
■摂食嚥下リハビリは言語聴覚士を含む摂食嚥下支援チームを組み効果的に介入していく
今回ご紹介した改定の内容は膨大な見直しのなかの一部にはなりますが、いずれも現状の医療体制における課題点を改善するための見直しとなるため、リハビリ職にとって改定された内容が不利に働くといった影響は少ないといえます。
むしろ、呼吸器疾患に言語聴覚士が携わることができるようになったことを筆頭に、リハビリの必要性はどんどん高まっていることがうかがえるのではないでしょうか。
基本的な改定の流れでは、次の診療報酬改定は2022年。
日々少しずつ状況が変わる医療体制ですが、次回はどのような見直しが行われるのかについても注目していきたいですね!
★あわせて読みたい
地域包括ケア病棟見直しによりリハビリの必要性は高まる?
最新コラム記事
-

社会人から言語聴覚士になるには?間違えやすい疑問も解説
社会人から言語聴覚士になるには?間違えやすい疑問も解説
-

言語聴覚士が少ない本当の理由は?STに向いている人も解説
言語聴覚士が少ない本当の理由は?STに向いている人も解説
-

【2023年】年作業療法士の合格率は?大学別の合格率も紹介
【2023年】年作業療法士の合格率は?大学別の合格率も紹介
-

作業療法士の有名な先生は?認定作業療法士の探し方をご紹介
作業療法士の有名な先生は?認定作業療法士の探し方をご紹介
-

理学療法士は何歳まで働ける?長く働くためのポイントを解説
理学療法士は何歳まで働ける?長く働くためのポイントを解説
-

理学療法士と作業療法士の給料は?仕事の違いについても解説
理学療法士と作業療法士の給料は?仕事の違いについても解説